『2型糖尿病のためのカーボカウント実践ガイド:食品交換表とカーボカウントの連携を推進する』(医薬ジャーナル社)

今年1月、医薬ジャーナル社から『2型糖尿病のためのカーボカウント実践ガイド:食品交換表とカーボカウントの連携を推進する』を出版しました。昨夜、少し遅くなってしまいましたが、この本の編集に関わってくださった都内在住のメンバーが丸ビル5階『イゾラスメルダ』に集まって、ささやかな慰労会を行いました。杉本、玉手、小林の3人のメンバーで始めた小さな勉強会(カーボカウント研究会)が少しずつ、その活動の輪を拡げて、2年間毎月1回勉強会を開催し、勉強会終了後にはいつも安い台湾料理店で遅くまで楽しくお喋りをしてきました。勉強会では毎回、さまざまなアジェンダについて、担当者がプレゼンし、その発表について、活発に議論しました。そんな素晴らしい参加メンバーたちの協力によって、この度1冊の本にまとめることができたことを、心から嬉しく思います。
ここ数年間、我が国ではリサーチワールドにおけるエネルギー制限食と糖質制限食の対立が続いています。しかし、多くの患者はエネルギー制限も極端な糖質制限も望んでいません。私はこうしたリアルワールドを生きる患者を置き去りにした議論よりも、もっと現実的で効果的な方法として、基礎カーボカウントの普及を推進していくことが大切と考えています。
本書を出版した意義
1)食品交換表とカーボカウントの連携推進
食品交換表が守ってきた栄養バランスを重視しながら、患者の病態や嗜好に合わせて、1食の糖質量を一定にする基礎カーボカウントの指導の実際について詳述したこと。基礎カーボカウント指導を行うための実践的な情報を満載しました。
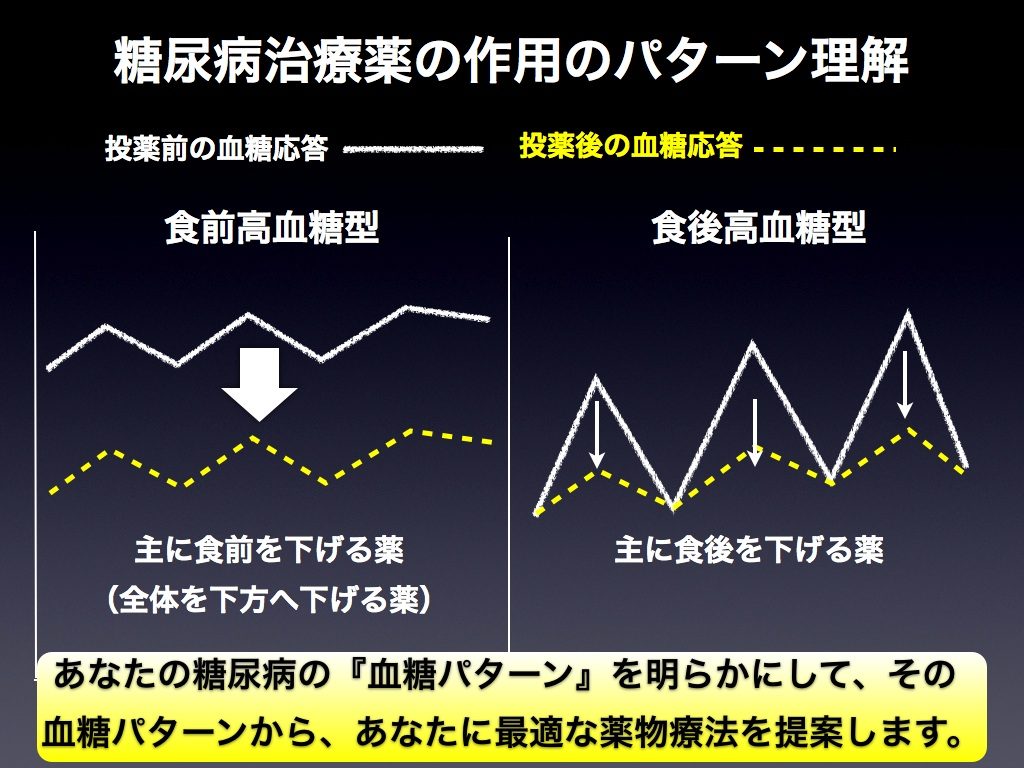
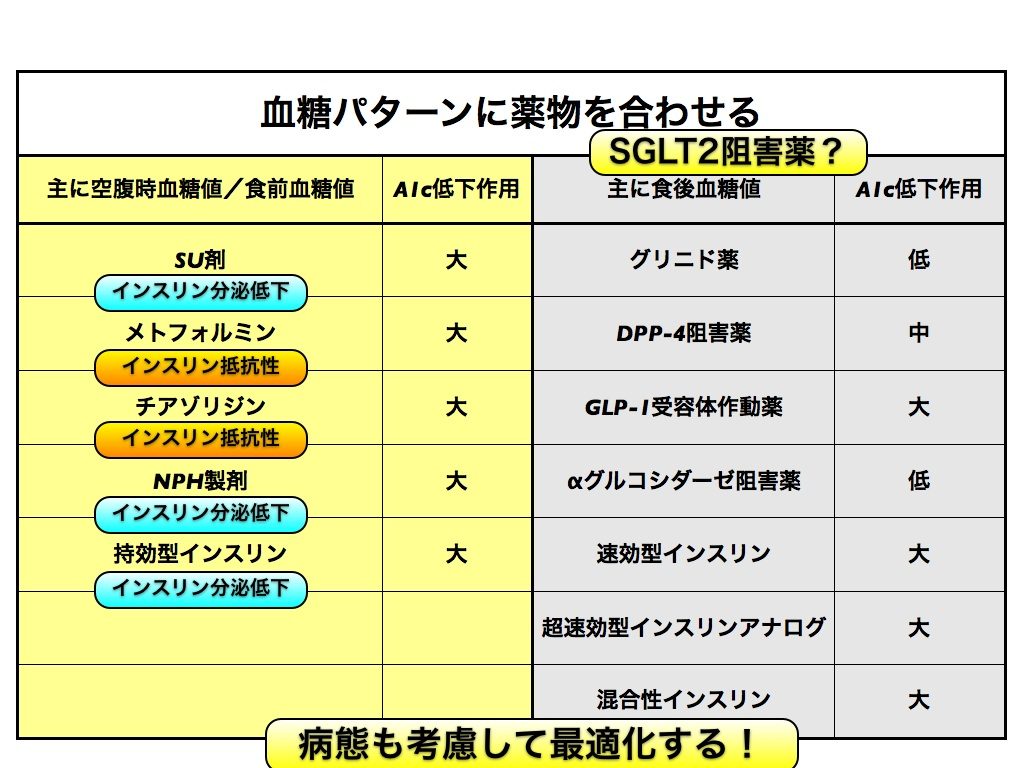
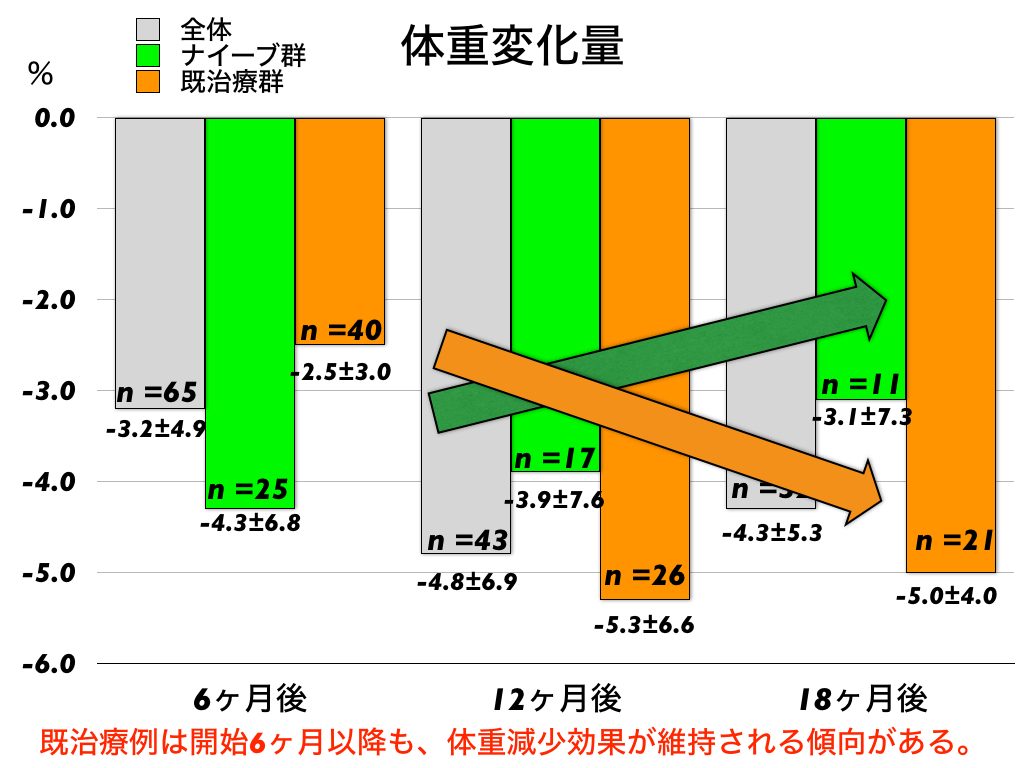
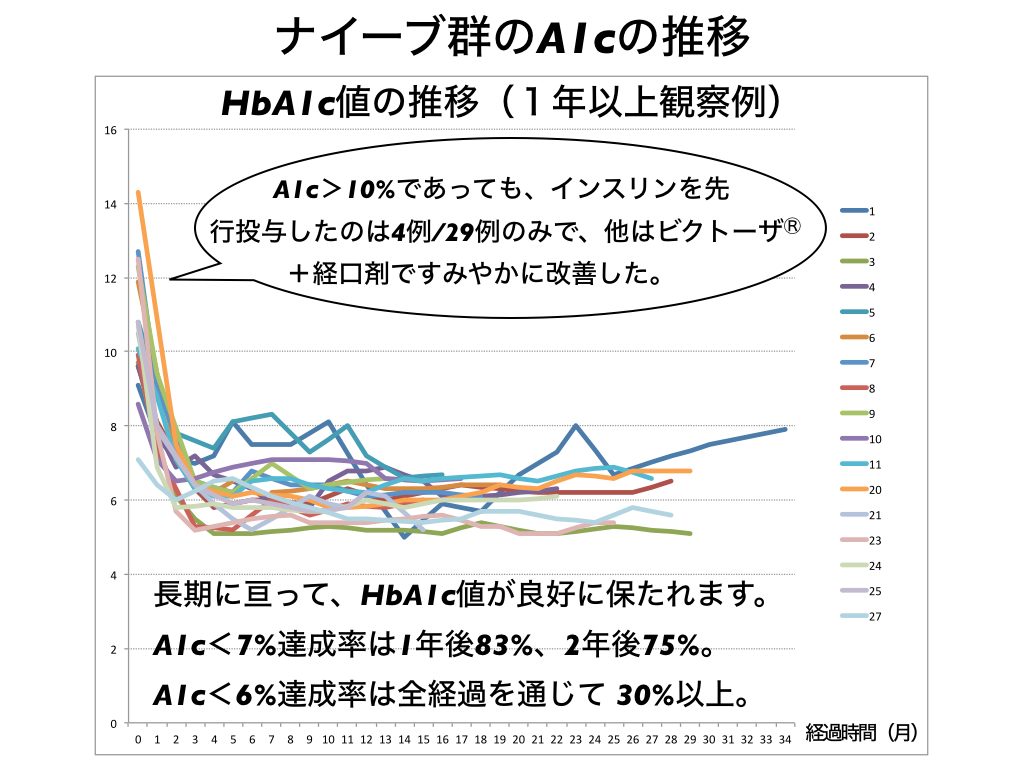
2)7ポイント3日間の血糖応答、食事記録を基に、基礎カーボカウントを活用した薬物療法最適化プログラムを紹介
従来、食事療法を議論するには食事の話ばかり、薬物療法について議論するときには薬の話ばかりが議論されてきました。しかし、ある薬剤が有効かどうかは、その患者がどのような食事をするかで決まるはず。であるならば、「食事」「薬物」「血糖応答」をセットで捉え、薬剤の最適化を図るべきだと考え、その実践法法を詳述しています。
3)応用カーボカウントに用いる「用語統一」の試案を提示し、ADA方式、大坂市大方式をすべての執筆者が併記しました。
1カーボ=15gのADA方式、1カーボ=10gの大阪市大方式、それぞれの相互理解を推進するため「用語統一」を行い、すべての分担執筆者に、両方式の併記をお願いしました。これまで我が国で出版されたカーボカウント関連の書籍は「ADA方式」「大阪市大方式」のどちらかに統一され、同じインスリン・カーボ比(ICR)という言葉が、分子と分母が異なるまったく別な意味で用いられていたり、医療者にとっても患者にとっても大変分かりにくい状況で、混乱の原因となっていました。本書では[「食品に含まれる糖質量」÷「糖質/インスリン比」]で求めるADA方式と[「インスリン/カーボ比」(糖質10g当たりに必要なインスリン)×食品のカーボ数]で求める大阪市大方式を、すべての執筆者が併記するということを実現しました。このことは、我が国へのカーボカウント普及にとって、ささやかだけれども大きな一歩であったと確信しています。
4)食事療法のアドヒアランスを高めるための提言
医療人類学的な見地から食事指導に留まらず、療養指導論を論じています。
糖尿病食事療法に限界や閉塞感を感じている医療従事者の皆様。まだ手にとっておられない方は、ぜひ書店で本書を手にとっていただけたら幸いです。本書には日本の食事療法を変革していくためのヒントがたくさん書かれています。

最後に、今回の執筆にご協力いただいた大阪市大 川村智行先生、徳島大学 黒田曉生先生、女子栄養大学 本田桂子先生、相模女子大学人間社会学部 浮ヶ谷幸代先生に深謝します。特に川村先生には「我が国にカーボカウントを普及させるまでの長い道のりを振り返る」というテーマで執筆していただきました。そこには患児を思う先生の深い愛情が溢れていて、志を同じくする者のひとりとして深く胸に刻みました。本書の編修に関わったすべての皆様に心から御礼申し上げます。





.001-1024x768.jpg)
.001.jpg)